Мокрота коричневого цвета при кашле
Выделений из дыхательных путей в норме быть не должно. Появление слизи и вязкого секрета свидетельствует о патологическом процессе, коричневая мокрота при кашле и любая другая с изменением цвета — повод для незамедлительного посещения врача.
Причины для появления коричневой мокроты. Чем грозит промедление и отсутствие медицинской помощи. Все о возможных последствиях патологического состояния и методах диагностики.
Мокрота и причины ее появления
На поверхности слизистых дыхательных путей есть незначительное выделение слизи. Ее выделяют железы трахеи и крупные бронхи.
В составе секрета макрофаги и лимфоциты, которые уничтожают патогенные микроорганизмы, попадающие внутрь при дыхании. За сутки выделяется примерно 100 мл слизи, человек ее проглатывает даже не замечая.
Как только вторгается патогенный агент, с которым бактерицидная защита слизи не справляется, происходит избыточное выделение мокроты (см. Мокрота при кашле: причины появления). Дыхательные пути пытаются избавиться от секрета, который мешает нормальному прохождению воздуха и рефлекторно появляется кашель. Его интенсивность напрямую зависит от степени воспаления.
Характер заболевания накладывает свой отпечаток на отхождение мокроты, количество, запах. Цвет мокроты при кашле для врача «говорящий» симптом, по которому ставят предварительный диагноз. Окончательный вердикт возможен только после получения лабораторного исследования.
Консистенция мокроты
От степени вязкости секрета зависит:
- как легко будет отходить слизь при кашле;
- продолжительность воспалительного процесса;
- самочувствие пациента;
- последствия для здоровья.
Чем больше организм выделяет слизи, тем жиже становится секрет, тем легче он выводится из организма при кашле и принудительном отхаркивании. Густеет мокрота за счет погибших лейкоцитов и слущенного эпителия. Чем серьезнее воспаление, тем гуще выделения и труднее происходит ее выведение. Классифицируют мокроту по характеру содержимого и консистенции.
Обильное выделение мокроты
Вызвано вирусом и попаданием микробов, которые провоцируют воспалительные процессы в дыхательных путях. Просвет сосудов легкого и бронхов уменьшен, за счет налипания вязкого секрета.
Мокрота загустевает, ее количество увеличивается. При анализе содержимого обнаруживают гной и серозные выделения. При отхаркивании секрет прозрачный или слабо мутный, без окрашивания и неприятного запаха.
Мокрота с примесью крови
При обнаружении вкраплений крови подозревают:
- Онкологический процесс. Присутствуют прожилки крови. Для уточнения диагноза назначают рентген.
- Бронхит. Сильный кашель провоцирует избыточное напряжение в горле, при этом лопаются мелкие сосуды и кровь примешивается к мокроте.
- Пневмонию. Процесс воспаления протекает по-разному, от интенсивности зависит характер повреждения легкого.
- Туберкулез. В утренней мокроте следы свежей крови, иногда гноя.
- Абсцесс легкого. У пациента кашель с кровью, неприятный гнилостный запах при дыхании, температура, слабость, потливость.
Гнойная мокрота
Означает, что в секрете присутствуют микробные агенты. Появляется при хроническом бронхите и табакокурении, которое разрушает дыхательную систему человека.
Густая мокрота
Затрудняет дыхание, скапливаясь в просветах сосудов. Кашель способствует освобождению дыхательных путей от вязкого секрета. Установить диагноз только по консистенции мокроты не представляется возможным. Врач оценивает сопутствующие симптомы и результаты анализов для каждого пациента индивидуально.
 На приеме у врача пульмонолога
На приеме у врача пульмонолога
Окрашивание мокроты
Изменение цвета — свидетельство о развитии в организме патологии. При кашле мокрота коричневого цвета, розового, зеленого (см. Зеленая мокрота при кашле: причины и лечение) или желтого процесс заболевания затянулся и без правильной терапии пациенту грозит осложнение.
Коричневый цвет появляется в выделениях при разложении гемоглобина. Вероятнее всего, в легком начался процесс разложения ткани. Для изменения цвета необходима инфекция вирусной или бактериальной природы, которая протекает тяжело для пациента. При кашле мокрота коричневая выделяется во время пневмонии, сильной простуде или бронхите.
Коричневое окрашивание секрета возможно при внутреннем кровотечении из легкого. Не исключена аневризма аорты. Если кровь присутствует в мокроте это веская причина для визита к врачу, чтобы не пропустить опасного состояния. Коричневая или «ржавая» мокрота свидетельство крупозной пневмонии. Иногда при кашле к содержимому слизи в верхних дыхательных путях присоединяются частицы пищи.
 Коричневая мокрота
Коричневая мокрота
Коричневую окраску секрета наблюдают во время:
- туберкулеза;
- инфаркта или отека легкого;
- хронического или острого бронхита;
- пневмонии;
- раке легкого.
Рекомендовано записаться на прием к пульмонологу, если мокрота окрашена, присутствует слабость и изменение в общем состоянии.
Отличить источник поступления крови можно по характеру проявления. Коричневая мокрота без кашля сопровождает желудочное кровотечение. Цвет становится ржавым под действием соляной кислоты. Изливается при рвотных движениях, возможно смешение с мокротой.
Советуем не рисковать своим здоровьем и не откладывать посещение врача. Цена здоровья слишком высока, чтобы им не дорожить.
Пациент не в состоянии оценить последствия наличия крови в мокроте, предписывая ее появление кровотечению из десен, носоглотки или миндалины.
Если мокрота при кашле розового цвета — подозревают кровотечение, причем кровь свежая, значит, поступление ее в секрет происходит из дыхательных путей. При рассмотрении в слизи обнаруживают пятнышки или тонкие прожилки красного цвета.
Заболевания, при которых мокрота имеет розовый цвет:
- эмболия легкого;
- пневмония, вызванная пневмококком;
- туберкулез;
- онкология легочной ткани.
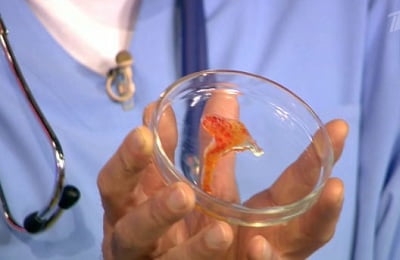
 Фото мокроты с прожилками крови
Фото мокроты с прожилками крови
Желтую окраску секрет приобретает при аллергии, бактериальном заражении. Зеленый цвет указывает на хроническое течение воспаления в дыхательных путях. Видео в этой статье может помочь пациенту понять, как важно получить квалифицированную помощь специалиста, чтобы предупредить осложнения.
При воспалительном процессе в дыхательных путях для облегчения симптомов простуды, разжижения мокроты и снижению приступов кашля рекомендовано обильное питье. Врач на приеме обследует пациента и дает рекомендации. Инструкция специалиста учитывает состояние больного и направлена на последовательную терапию и скорейшее излечение.
Мокрота – видоизмененная слизь, которая вырабатывается железистыми клетками слизистых бронхов и легких. Слизь увлажняет слизистые, а благодаря движениям ворсинок эпителия воздухоносных путей постепенно выводится из легких.
В норме ежедневно у взрослого в дыхательных органах образуется до 150 мл слизи. При попадании инфекции в дыхательную систему у взрослых и детей могут развиваться воспалительные процессы, которые проявляются изменением характеристик слизи.
Мокрота является одним из самых первых признаков воспалительных заболеваний органов дыхания у взрослых и детей. Характеристики патологических выделений в комплексе с другими клиническими проявлениями дают возможность врачу установить предварительный диагноз.
Анализ мокроты как метод диагностики легочных заболеваний
Характеристики измененной слизи не отличаются у взрослых и детей. На ее изменение влияет вид заболевания, сам возбудитель и то, откуда берется мокрота (из верхних дыхательных путей, трахеи, бронхов или легких).
 Для диагностических целей при установлении диагноза патологии органов дыхания больным назначается анализ мокроты. Материал для исследования у больного может браться двумя способами:
Для диагностических целей при установлении диагноза патологии органов дыхания больным назначается анализ мокроты. Материал для исследования у больного может браться двумя способами:
- При самостоятельном отхождении мокрота собирается в стерильную посуду при кашле.
- При отсутствии выделения мокроты — с помощью отсасывающих приборов (этот способ сбора используется у взрослых при проведении диагностической бронхоскопии или у маленьких детей).
При лабораторном исследовании мокроты определяют ее характеристики:
- бесцветный (слегка беловатый, стекловидный);
- желтый (желтоватый);
- зеленый;
- желто-зеленый;
- красный (розовый, кровавый);
- «ржавый» (бурый);
- в виде «малинового» или «смородинового желе»;
- шоколадный (коричневый);
- бело-серый;
- грязно-серый;
- сливкообразный (белый);
- черный.
 Запах:
Запах:
- без запаха;
- неприятный;
- зловонный (гнилостный);
- трупный (тошнотворный);
- специфический.
 Разделение на слои:
Разделение на слои:
- плоский эпителий;
- цилиндрический эпителий;
- альвеолярные макрофаги;
- сидерофаги (клетки с гемосидерином – продуктом распада гемоглобина);
- пылевые клетки;
- опухолевые (раковые) клетки.
- нейтрофилы (количество);
- эозинофилы (количество);
- лимфоциты (количество);
- базофилы (наличие);
- моноциты (наличие).
 Волокнистые образования:
Волокнистые образования:
- спирали Куршмана (количество);
- эластические волокна (неизмененные) (наличие);
- эластические волокна (коралловидные) (наличие);
- эластические волокна (обызвествленные) (наличие);
- фибриновые волокна (нити, сгустки) (наличие);
- дифтеритические пленки (наличие);
- некротизированные кусочки ткани (наличие).
- Шарко-Лейдена (количество);
- линзы Коха (наличие);
- пробки Дитриха (наличие);
- холестерина (наличие);
- жирных кислот (наличие);
- гематоидина (наличие).
Кроме микроскопии, которая дает общую характеристику и определяет виды мокроты, в лаборатории проводится также бактериоскопический анализ и, при необходимости, бактериологический посев.
При бактериоскопии в выделениях определяются:
 бактерии (туберкулезная палочка, пневмококки, клебсиеллы, синегнойная и кишечная палочка и другие);
бактерии (туберкулезная палочка, пневмококки, клебсиеллы, синегнойная и кишечная палочка и другие);- грибы (кандиды, актиномицеты, аспергиллы);
- простейшие (трихомонады);
- гельминты (аскариды, элементы эхинококка).
Материал при откашливании в течение суток собирается в отдельную емкость, чтобы установить его суточное количество. Это имеет важное диагностическое и прогностическое значение. Суточное количество патологического отделяемого может быть:
- небольшим (отдельные плевки);
- умеренным (до 150 мл в сутки);
- большим (150-300 мл в сутки);
- очень большим (свыше 300 мл в сутки).
При необходимости, в выделениях определяют рН (кислотность).
Измерение рН среды в легких имеет значение для назначения антибактериальных средств, неустойчивых в кислой или щелочной среде.
Диагностика патологии по анализу мокроты
Изменения характеристики слизистых выделений их дыхательных путей могут быть патогномоничными (соответствовать только одной патологии) или общими (характерными для многих заболеваний). Трактовка результатов лабораторного исследования в большинстве случаев дает возможность врачу установить или уточнить диагноз и назначить лечение.
Количество мокроты
Объем патологических выделений, которые откашливаются больными в сутки, зависит от:
 вида недуга;
вида недуга;- тяжести патологии;
- возможности откашливания.
Небольшое количество выделений у взрослых наблюдается при ларингите, бронхите, трахеите, пневмонии, а большое количество выделяется из полостей в легочной ткани (бронхоэктазов, абсцессов) или при отеке легких (вследствие выпотевания плазмы).
Уменьшение количества патологических выделений после их предыдущего увеличения может указывать на:
- стихание воспаления (сопровождается улучшением состояния пациента);
- нарушение дренирования гнойной полости (протекает с нарастанием клинической симптоматики);
- угнетение кашлевого рефлекса (у пожилых или истощенных больных).
к оглавлению ↑
Запах мокроты
Запах нормальной бронхиальной слизи нейтральный. В результате нарушения бронхопульмонального обмена веществ (вследствие закупорки бронха, присоединения инфекции, распада опухоли) в выделениях появляются различные вещества, нехарактерные для нормальной слизи. Эти вещества могут иметь разный запах, по которому можно предположить диагноз.
Запах выделений на зловонный изменяется в результате деятельности анаэробных бактерий, которые вызывают гнилостный распад белков, содержащихся в мокроте, до веществ с неприятным и зловонным запахом (индола, скатола, сероводорода).
Ухудшение дренирования бронхов усугубляет гнилостные процессы в легких.
 Такой запах мокроты встречается при:
Такой запах мокроты встречается при:
Вскрывшаяся киста легких обычно сопровождается выделением измененной слизи с фруктовым запахом.
Характер мокроты
Слизистая стекловидная мокрота прозрачная, бесцветная. Прозрачная мокрота при кашле появляется на ранних стадиях и в стадии выздоровления воспалительных заболеваний органов дыхания, а также после приступа бронхиальной астмы. Мокрота белого цвета может выделяться при обезвоживании больного.
 Серозные выделения образуются в результате выпотевания плазмы крови в просвет бронхов. Выделения такого вида жидкие, опалесцирующие (переливающиеся), прозрачно-желтые, пенистые и клейкие (вследствие содержания большого количества белка).
Серозные выделения образуются в результате выпотевания плазмы крови в просвет бронхов. Выделения такого вида жидкие, опалесцирующие (переливающиеся), прозрачно-желтые, пенистые и клейкие (вследствие содержания большого количества белка).
В результате активных дыхательных движений грудной клетки мокрота быстро вспенивается, а выпотевание вместе с плазмой форменных элементов крови придает выделениям розоватый оттенок. Пенистая мокрота розоватого цвета характерна для отека легких.
Слизисто-гнойная мокрота – вязкая, густая, с желтоватым оттенком, желтовато-зеленоватая. Выделяется при острых воспалительных болезнях или в стадии обострения хронических патологий дыхательных путей, пневмонии, вызванной стафилококком, при абсцессах (до прорыва), актиномикозе легких.
Гнойная мокрота по консистенции является жидкой, имеет тенденцию к расслоению на два или три слоя.
Мокрота желтого цвета или зеленая мокрота при кашле характерна для острых и затяжных бронхитов, трахеобронхита, тяжелых пневмоний, бронхоэктатической болезни, эмпиемы плевры.
Цвет мокроты
Цвет мокроты при кашле может колебаться от белого до черного при различных заболеваниях, что важно для постановки диагноза. По ее цвету можно заподозрить определенную патологию:
- белая мокрота свидетельствует о грибковом поражении легких;
- желтая мокрота при кашле характерна для острых бактериальных заболеваний;
- мокрота зеленого цвета выделяется при острых трахеитах, бронхитах, пневмонии, вызванной грамотрицательными бактериями, бронхоэктатических полостях, эмпиеме плевры, муковисцидозе;
 лимонный цвет выделений из бронхов и легких указывает на аллергическую этиологию заболевания;
лимонный цвет выделений из бронхов и легких указывает на аллергическую этиологию заболевания;- красный цвет указывает на легочное кровотечение;
- мокрота коричневого цвета, откашливающаяся по утрам, встречается при бронхите курильщиков;
- коричневая мокрота у некурящих (ржавая мокрота) может свидетельствовать о наличии диапедезного кровоизлияния, что характерно для пневмококковой долевой пневмонии, туберкулеза, инфаркта легкого;
- серая мокрота при кашле у курильщиков указывает на синуситы вирусной этиологии;
- черная мокрота является признаком профессионального заболевания легких – пневмокониоза (у шахтеров), хронического бронхита или пневмонии, туберкулеза или распадающегося рака легких.
При бактериологическом посеве определяют не только возбудителя, но и его чувствительность к антибактериальным препаратам.
Лечение легочных патологий
Лечение заболеваний бронхо-легочной системы должно быть комплексным и назначаться только врачом, который знает, как избавиться от мокроты и других проявлений легочной патологии. Самолечение может быть опасно для здоровья и жизни пациента.
 Программа лечения будет зависеть от установленного диагноза и может включать:
Программа лечения будет зависеть от установленного диагноза и может включать:
- медикаментозное;
- немедикаментозное;
Как правило, преимущественное большинство заболеваний легких имеет инфекционную природу, поэтому основой медикаментозной терапии является антибактериальная терапия (зависит от вида возбудителя): Амоксиклав, Сумамед, Цефазолин, Ципрофлоксацин, Левофлоксацин. При вирусной этиологии возбудителя назначаются противовирусные препараты (Ацикловир, Ганцикловир, Арбидол), а при грибковой – противогрибковые (Амфотерицин В, Флуконазол, Итраконазол).
Для разжижения и облегчения отхождения секрета, уменьшения отечности слизистой бронхов и увеличения их просвета больным назначают:
- бронхолитики и муколитики: Бромгексин, Бронхипрет, Ацетилцистеин, Калия йодид;
- антигистаминные средства: Зиртек, Зодак, Фенистил, Супрастин;
- бронхорасширяющие препараты: Атровент, Вентолин, Эуфиллин;
- противовоспалительные препараты (они же и обезболивающие): Ибупрофен, Нимесулид, Диклофенак.

В большинстве случаев легочных патологий хорошее отхождение секрета, образующегося в бронхах и легких, значительно облегчает течение заболевания.
К симптоматическим препаратам, которые используют в комплексном лечении респираторных заболеваниях, относятся:
- жаропонижающие препараты: Парацетамол, Аспирин;
- противокашлевые средства (при изнурительном непродуктивном кашле): Либексин, Тусупрекс, Таблетки от кашля.
Целесообразно назначение иммуномодулирующих препаратов (Декарис, Тималин, Анабол) для повышения сопротивляемости иммунной системы пациентов.
При нарушении кислотно-щелочного равновесия в крови назначается инфузионная терапия, а при выраженном интоксикационном синдроме детоксикационная терапия.
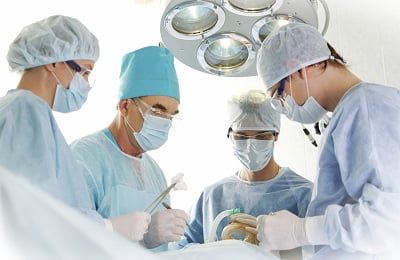 При необходимости, после подавления острого воспалительного процесса проводится хирургическое лечение, объем которого зависит от заболевания. Пациенту может быть проведено:
При необходимости, после подавления острого воспалительного процесса проводится хирургическое лечение, объем которого зависит от заболевания. Пациенту может быть проведено:
- дренирование плевральной полости;
- вскрытие абсцесса легкого;
- удаление опухоли;
- удаление легкого или его части.
Игнорировать появление патологических выделений из органов дыхательной системы опасно. Любое самолечение при патологии бронхо-легочной системы недопустимо. Раннее выявление недуга и назначение правильного лечения способствует скорейшему выздоровлению пациента и улучшению прогноза.
М окрота, согласно стандартной медицинской выкладке определяется как слизистый или слизисто-гнойный экссудат, вырабатываемый особыми клетками эпителия нижних дыхательных путей (мерцательный эпителий).
Данное вещество способствует быстрому выведению патогенных организмов и иных структур из легких, потому синтез мокроты можно считать своего рода защитным механизмом.
Но если возникает коричневая мокрота при кашле или экссудат имеет иной цвет, отличный от прозрачного, это причина существенно насторожиться. Что же нужно знать о выделении слизистого вещества?
Причины появления мокроты коричневого цвета
Причины становления патологического процесса (условно говоря) множественны, и рассматривать их нужно в системе. Непосредственный фактор возникновения болезнетворного состояния заключается в распаде клеток-эритроцитов в структурах бронхов и легких.
Речь, как правило, идет о застарелом процессе, когда кровь успевает окислиться, вследствие чего мокрота приобретает коричневый оттенок.
Что же за причины могут обусловить столь неприятный симптом?
Курение
Табакокурение чревато массой патологических изменений со стороны верхних и нижних дыхательных путей. Если верить данным медицинской статистики, в ротовой полости, на эпителии слизистой оболочки бронхов и легких у курильщиков обнаруживаются многочисленные генетические мутации.

Курение провоцирует проблемы по множеству причин. В первую очередь, повышается проницаемость капилляров, кровь выходит за пределы сосудов и оседает в мокроте.
Организм воспринимает вещество как патогенный организм и начинает более активный синтез слизи. Итог — окисление гематологической жидкости.
Помимо этого, обнаруживается разрушение мелких кровеносных сосудов по причине их стеноза или окклюзии холестериновыми бляшками.
Это опасное состояние. С течением времени наступает разрушение крупных магистральных сосудов и развитие злокачественных опухолей.
Бронхит
Выступает частой патологией. Представляет собой очаговое или генерализованное (обширное) поражение бронхиального дерева с развитием воспалительного процесса.
Частой причиной становления болезнетворного состояния выступает переохлаждение либо наличие первичного хронического очага длительного инфекционного поражения в нижних и верхних дыхательных путях.
Симптоматика бронхита недостаточно характерна. В первую очередь обнаруживается длительный приступообразный кашель продуктивного характера.
Отхаркиваться огромное количество вязкой мокроты, однако это не аксиоматично. Возможно отсутствие слизи на ранних этапах болезни. В дальнейшем появляется болевой синдром при дыхании, одышка, удушье.
Кровь в слизи обусловлена разрывом мелких сосудов. Итог — коричневая мокрота с окислившейся гематологической жидкостью.
Пневмония
Воспаление легких. Характеризуется схожей этиологией и симптомами вместе с бронхитом. Разграничить их можно только посредством проведения объективных исследований, вроде рентгенографии и иных. Подробнее о симптомах и причинах развития читайте здесь .
Фактор появления мокроты коричневого оттенка мокроты идентичен бронхиту.
Бронхоэктазы
Бронхоэктатическая болезнь редко бывает первичной. Наиболее рискуют представители вредных профессий, спортсмены, курильщики, дети, перенесшие пневмонию и бронхит.
Суть патологического процесса заключается в образовании мешкообразных структур в области бронхиальных альвеол. Они расширяются, заполняются серозно-гнойным экссудатом. Гной многослойный, разноцветный.
Состояние крайне опасно, поскольку чревато становлением вторичных инфекционных поражений легких обширного типа.
Туберкулез легких
Опасная патология. Провоцируется микробактерией туберкулеза, так называемой палочкой Коха. Развивается исподволь, годами.
Как правило, коричневая мокрота откашливается только на поздних этапах течения патологии. В начальный период слизь прозрачная, со следами свежей гематологической жидкости.
С течением времени пациент отмечает постоянный, забивающий кашель, потерю веса, боли за грудиной интенсивного характера. Туберкулез нередко оказывается смертельной патологией в тот момент, когда по утрам отхаркивается коричневая слизь. Однако и это не всегда так. Требуется проконсультироваться у специалиста.
Онкологические заболевания
Встречаются часто. Рак легких, своего рода, рекордсмен по летальности и частоте встречаемости.
Характер процесса — перерождение здоровой ткани легких в атипичные формы с последующим разрастанием и инфильтративным проникновением в окружающие и отдаленные органы и ткани посредством метастазирования. Летальность рака легочных структур высокая.
Существуют и иные причины, не обозначенные в данном перечне, но их удельный вес столь мал, что не имеет большого значения. Коричневая мокрота это — всегда настораживающий признак.
Сопутствующие симптомы
Встречаются в качестве дополнительных, факультативных признаков, из которых складывается клиническая картина.
Важно иметь в виду: слизь темного цвета никогда не выступает единственным признаком. То, что отхаркивается коричневая мокрота по утрам, еще не показатель.
Соответственно, речь можно вести о следующих характерных симптомах:
- Повышение температуры тела до субфебрильных-фебрильны значений. Указывает либо на инфекционный процесс, либо на туберкулез, либо на онкологию, если держатся повышенные значения термометра постоянно.
- Тревожным симптомом выступают постоянные боли за грудиной при вдохе и выдохе. Это прямое указание на наличие патологического процесса в нижних дыхательных путях. Данное явление может отсутствовать в случае наличия очагового мелкосегментарного поражения.
- Часто бывают нарушения дыхания в форме одышки или удушья . Одно отличается от другого интенсивностью.
Рассматривать описанные симптомы нужно в комплексе с основным проявлением — мокротой коричневого цвета при кашле и ее оттенком. Конкретный диагноз выставляет только врач по результатам объективного исследования.
Диагностические мероприятия

Диагностика причины выхода коричневой мокроты представляет некоторые сложности, поскольку требуется целый комплекс обследований.
В первую очередь врач опрашивает пациента на предмет проблем с легкими, дыханием, уточняет, когда проявился патологический симптом.
Большая роль отводится сбору анамнеза и, вместе с тем, прослушиванием легочного звука.
В дальнейшем показаны следующие диагностические мероприятия:
- Общий анализ крови. Дает картину классического воспаления в большинстве случаев.
- Анализ мокроты. В обязательном порядке. Выявляются микробактерии туберкулеза и другие характерные явления.
- Рентгенография органов грудной клетки. Требуется в обязательном порядке. Позволяет выявить все затемнения и вероятные очаги острого или хронического поражения.
- МРТ/КТ-диагностика. Золотой стандарт в деле исследования пациентов. Однако ввиду высокой стоимости назначается редко.
- Бронхоскопия. Позволяет увидеть очаги собственными глазами.
Коричневая мокрота по утрам — недостаточно специфическая жалоба. Нужно выяснить первопричину.
Лечение
Специфическое. Зависит от конкретной причины. Как правило, назначаются медикаменты следующих групп:
- Противовоспалительные нестероидного происхождения. Кеторолак, Найз, Ибупрофен и иные. Снимают генерализованное или местное воспаление, как и следует из названия фармацевтической группы.
- Бронхолитики. Облегчают процесс дыхания за счет расширения бронхов. Чаще показаны при бронхиальной астме, но и при иных заболеваниях могут потребоваться.
- Спазмолитические препараты.
- Муколитики и отхаркивающие. Помогают быстрее отходить вязкой мокроте, очищают легкие и дыхательные пути вообще.
- Хирургическое лечение показано при бронхоэктазах, раке, тяжелых формах туберкулеза. Лечением пациентов занимаются врачи-пульмонологи, фтизиатры (при заболеваниях туберкулезного профиля). В случае с бронхоэктазами регулярно проводится лечебная бронхоскопия с промыванием пораженных участков особыми препаратами.
Мокрота коричневого цвета при кашле не сулит пациенту ничего хорошего. Как только замечен патологический симптом, рекомендуется немедленно обращаться к специалисту. Так прогноз будет наиболее благоприятен. Желательно не затягивать.
 бактерии (туберкулезная палочка, пневмококки, клебсиеллы, синегнойная и кишечная палочка и другие);
бактерии (туберкулезная палочка, пневмококки, клебсиеллы, синегнойная и кишечная палочка и другие); вида недуга;
вида недуга;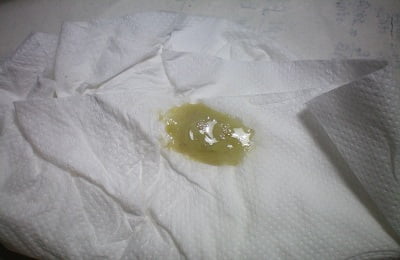 лимонный цвет выделений из бронхов и легких указывает на аллергическую этиологию заболевания;
лимонный цвет выделений из бронхов и легких указывает на аллергическую этиологию заболевания;
Комментарии